Carlos, un pequeño de siete años, fue sometido a una prueba farmacogenómica luego de varias dificultades de salud. Él diagnosticado con trastorno del espectro autista (TEA), un resultado que se derivó de aplicarle una prueba CRIDI, diseñada para determinar sus competencias y habilidades lingüísticas. Aunque existen fármacos como risperidona y aripiprazol para tratar sus síntomas, después de una decena de medicamentos el niño no obtuvo respuesta alguna.
A escala mundial se calcula que uno de cada 160 infantes tiene un trastorno del espectro autista. Mientras, en México la cifra es uno de cada 115 niños. De acuerdo con especialistas, el TEA es una condición neuropsiquiátrica que provoca un déficit en las habilidades sociocomunicativas, además de una alta asociación con otros trastornos psiquiátricos como el déficit de atención con hiperactividad, depresión, ansiedad y trastorno de oposición desafiante, lo que convierte el manejo del paciente en un reto.
“Primero decidimos aplicar una entrevista estándar de oro, conocida como CRIDI, única en su tipo en América Latina y que ahora se está usando mucho por ser breve y observacional. Luego, el principal motivo para solicitar la aplicación de una prueba farmacogenómica fue la falta de respuesta a diez medicamentos diferentes”, comenta Lilia Albores, paidopsiquiatra e investigadora nivel 1 del Sistema Nacional de Investigadores del Consejo Nacional de Ciencia y Tecnología (Conacyt) de México.
Los resultados de la prueba farmacogenómica —llamada Affinity— arrojaron que la falta de respuesta a los fármacos se debió a la condición especial de varios citocromos del niño Carlos que intervinieron en el metabolismo de los medicamentos y que provocaron que estos no fueran eficaces. En conclusión, el paciente fue candidato para recibir tratamiento con un antidepresivo conocido como bupropion con una dosis inferior a la estándar.
INFORMACIÓN SOBRE LOS GENES
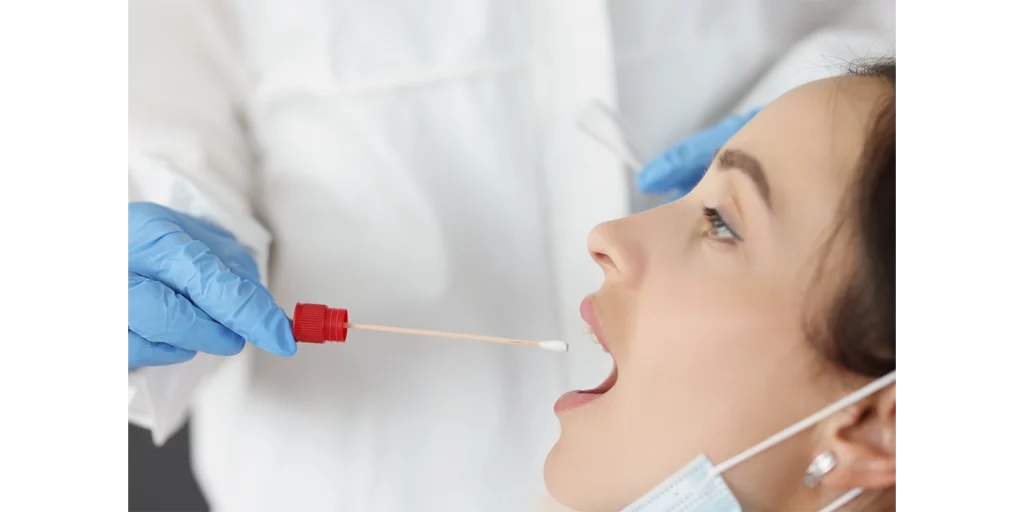
Estas pruebas, también denominadas farmacogenéticas, brindan información acerca de los genes con el objetivo de ayudar al profesional de salud a escoger la mejor opción de medicamento y dosis para una enfermedad. Además, tiene el potencial de reducir sustancialmente los costos de tratamiento al resultar una “medicina personalizada”. Para ello se utiliza una muestra de saliva, sangre o células tomadas de la mejilla.
Hoy en día los tratamientos se basan en un esquema de ensayo-error, donde los fármacos se prescriben uno tras otro hasta encontrar aquel con el efecto terapéutico deseado, según especialistas de Novagenic, empresa mexicana pionera en farmacogenómica.
“El 40 por ciento de los medicamentos que los enfermos toman a diario para tratar alguna enfermedad no son efectivos. Esto se debe a la falta de información entre el cuerpo médico y la población respecto a la genética de cada persona, pues los genes influyen en 95 por ciento en la respuesta a los tratamientos”, sostiene la empresa en un mensaje a medios.
Cada gen construye diversas proteínas. Un ejemplo es el hígado, que cuenta con proteínas llamadas citocromos, cuya función principal es el metabolismo de los medicamentos. En otras palabras, el procesamiento y eliminación del organismo.
Con base en un estimado de costo-beneficio que la compañía realizó con su prueba Affinity, un paciente con trastorno depresivo resistente puede llegar a pasar alrededor de un año y dos meses recibiendo esquemas de tratamiento ineficaces, con un gasto estimado hasta por 40,000 pesos. En contraste, con el uso de la prueba farmacogenómica se ahorraría la tercera parte del gasto, aunado al tiempo invertido en el proceso de ensayo-error.
ÚNICA EN EL SECTOR PRIVADO
La “medicina personalizada” en cuestión funciona a partir de la muestra de saliva del individuo, para después analizar el ADN con tecnología de laboratorio y, finalmente, enviar un reporte al médico. Sin embargo, el estudio genético solo está disponible para el mercado privado y su costo es de aproximadamente 9,000 pesos más IVA. Empero, José Miguel Ramos, director general de Novagenic, no descarta la posibilidad de abrir camino con el sector público.
“Claramente un objetivo para 2023 es poder ir con más grupos de pagadores, dígase privados como aseguradoras o públicos como el caso de gobiernos, porque hay un ahorro sustancial después de hacer estas pruebas. Cada vez se incluyen más medicamentos en la prueba por las investigaciones; hoy, por ejemplo, tenemos 280-300 en resultados. Probablemente dentro de cinco años tengamos 500”, dice en entrevista con Newsweek en Español.
A tenor de Miguel Ramos, son pocas las empresas que promueven y desarrollan las pruebas farmacogenómicas en México, entre dos y tres compañías. Si bien su precio no es accesible para todos, destaca que solo se realiza una muestra, desde su niñez hasta la senectud. Los resultados duran toda la vida porque los genes no cambiarán con el tiempo.
Aunque la prueba farmacogenética tenga un lugar más amplio en psiquiatría, también tiene presencia en neurología, gastroenterología, infectología, oncología y otras especialidades. Al cierre de esta edición se han aplicado alrededor de 2,000 pruebas en México.
PARA PACIENTES CON TRASTORNOS DEL ESTADO DE ÁNIMO
Denis Rivera, psiquiatra de enlace de la Universidad La Salle con sede en Grupo Ángeles, utiliza este estudio personalizado cuando los pacientes se presentan multimedicados por diferentes especialidades, donde hay muchas interacciones farmacológicas. En su caso, suele recomendar estas pruebas para aquellos con trastornos del estado de ánimo que incluyen todos los tipos de depresión, bipolaridad, trastorno afectivo estacional y otros.
Información de Nicklaus Children´s Hospital refiere que los trastornos del estado de ánimo son más difíciles de diagnosticar en niños y adolescentes porque no necesariamente presentan los mismos síntomas ni se expresan como en los adultos.
“En la psiquiatría de enlace veo individuos que no solo tiene padecimientos psiquiátricos, hay una dualidad al tener otros problemas de salud como hipertensión, diabetes, enfermedades autoinmunes tipo esclerosis, hipotiroidismo, por mencionar algunas. Entonces, analizo si sus fármacos están funcionando de manera adecuada y que, por ejemplo, no intervengan con los procesos metabólicos de los tratamientos para enfermedades mentales”, comenta Denis Rivera en entrevista con este medio.
—En el caso de las personas depresivas, ¿por qué los fármacos no funcionan antes de hacer una prueba farmacogenómica?
—Existen diversos factores, por ello el estudio es tan útil. Hay algunos antidepresivos que están catalogados como inhibidores selectivos de reestructura de serotonina, que es un mecanismo de acción particular que tiene este grupo de medicamentos. Como su nombre lo dice, impiden la recaptura de la también conocida “hormona de la felicidad”.
No obstante, añade la especialista, hay pacientes que genéticamente tienen deficiente esta bomba de recaptura de serotonina o no funciona de manera adecuada. Entonces, cuando empiezan a llevar su régimen, primero responden bien y luego deja de hacer efecto.

UNA PRUEBA FÁCIL Y SENCILLA
—¿Después de cuánto tiempo determina que deben ser sometidos a la muestra de saliva para el estudio genético?
—Si ya inició el tratamiento, nosotros podemos observar una buena evolución clínica a las tres semanas. Pasado este tiempo y de no haber respuesta, suelo indicar esta prueba farmacogenómica. El estudio Affinity está disponible desde los dos años de edad en adelante.
Las indicaciones para realizar la muestra son realmente sencillas, apunta: se debe tener un ayuno de diez horas y no lavarse los dientes ni tomar agua. Desde 2022, año en que Denis Rivera utiliza esta prueba de manera continua, tiene en promedio 25 pacientes sometidos a la “medicina personalizada”.
Aun cuando en su mayoría son adultos, también tiene población joven en su consultorio. En sus palabras, 60 por ciento son adultos; 30 por ciento, adolescentes, y 10 por ciento, infantes.
“Me ha tocado intervenir en cardiología. Ahí es muy común que utilicen anticoagulantes, los cuales a veces no funcionan de manera idónea o utilizan muchos medicamentos para disminuir el colesterol y triglicéridos y, en ocasiones, tienen efectos secundarios”, indica.
UNA REVOLUCIÓN MÉDICA
A pesar de que no solo es efectiva en pacientes psiquiátricos, la doctora Rivera agradece esta revolución médica ante el abuso de las benzodiacepinas, un grupo de fármacos que calman o sedan a una persona elevando el nivel del neurotransmisor inhibitorio GABA en el cerebro. Además, disminuyen la excitación neuronal y tiene un efecto hipnótico y como relajante muscular. Entre las benzodiacepinas más comunes están el diazepam, alprazolam y el clonazepam.
“Esta prueba, en lo personal, me ha ayudado bastante a optimizar el tratamiento con antidepresivos para que los pacientes no se queden con la idea de que no sirve o es tardado”, concluye la especialista. “Eso hace que los pacientes se queden nada más con el uso de benzodiacepinas que tienen un efecto inmediato y no se generen otras adicciones”. N